【病案现场】肝癌伴后腹膜转移侵犯下腔静脉及左肾静脉行下腔静脉前壁切除及修补重建术
2023-08-10
患者陈先生于2022年8月体检 B 超发现肝占位性病变,进一步查增强 CT 提示肝多发恶性肿瘤, AFP 大于1000ng/ ml ,当地诊断为原发性肝癌,在外院行两次 TACE 治疗,术后肿瘤指标有下降。又于2022年10月及11月行两次免疫治疗,期间一直口服仑伐替尼进行靶向治疗,肿瘤指标逐步下降。2023年5月22日患者在外院复查 AFP 496ng/ ml ,患者慕名找到同济大学附属同济医院肝胆外科中心团队,门诊拟原发性肝癌收治入院。
术前检查:甲胎蛋白(AFP)>1000ng/mL↑,癌胚抗原(CEA) 5.82ng/ml↑,糖类抗原(CA19-9) 32.80U/ml↑
术前复查MRI检查报告:1、肝脏多发占位,考虑肝癌伴肝内转移。2、胰头后方团块,考虑转移瘤。3、左肾小囊肿。
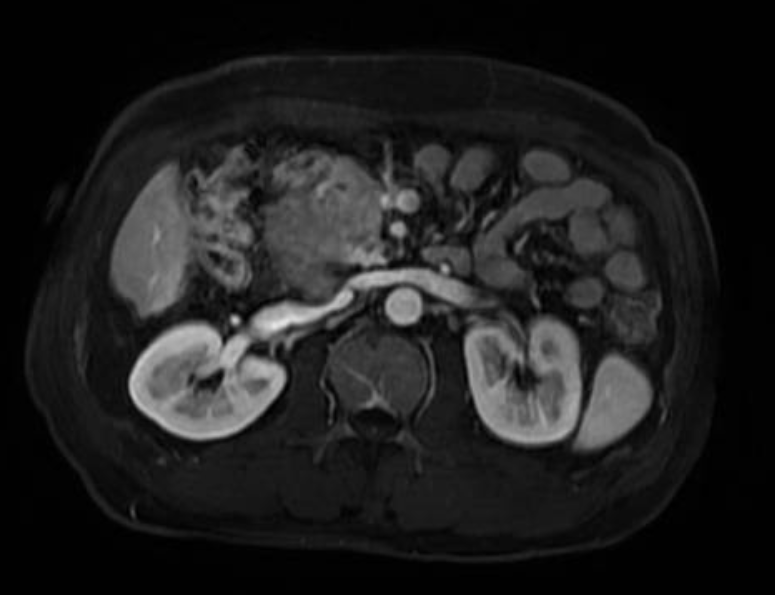
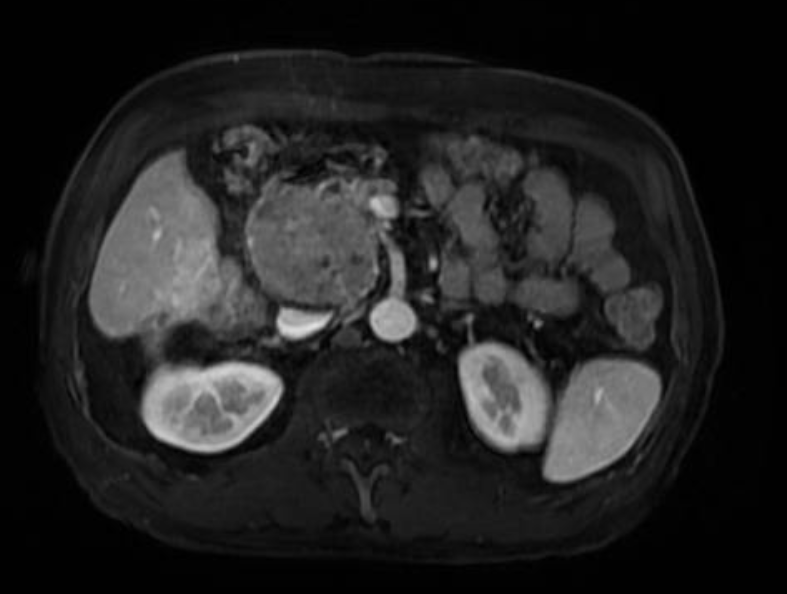
肿瘤累及下腔静脉及左肾静脉
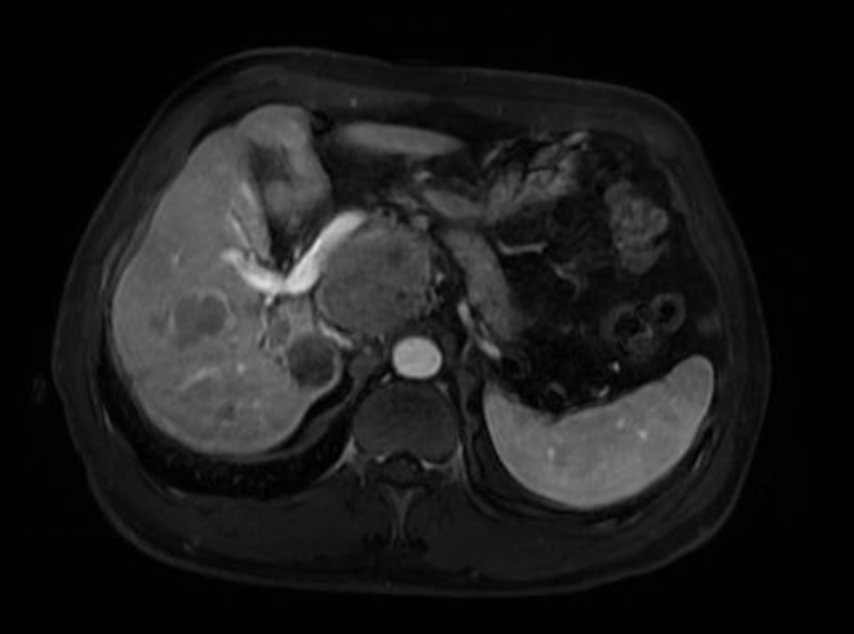
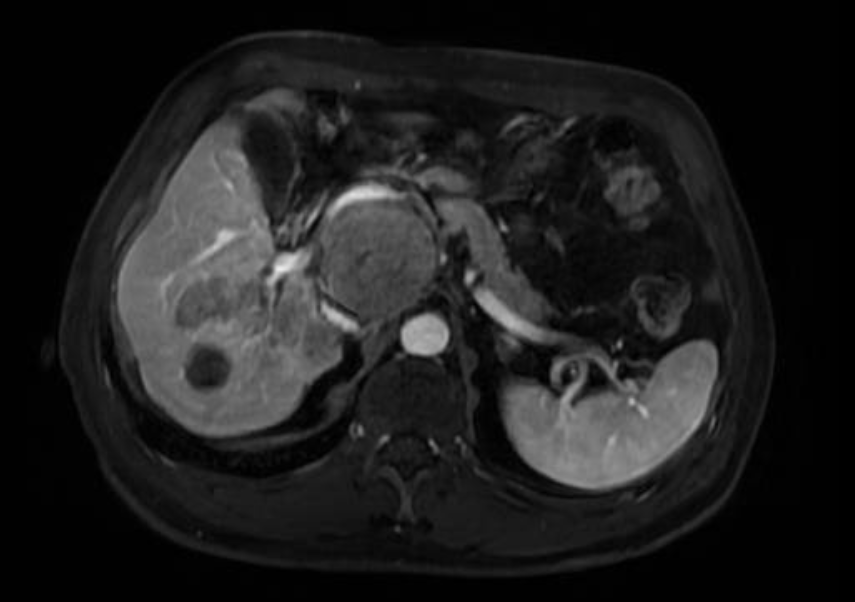
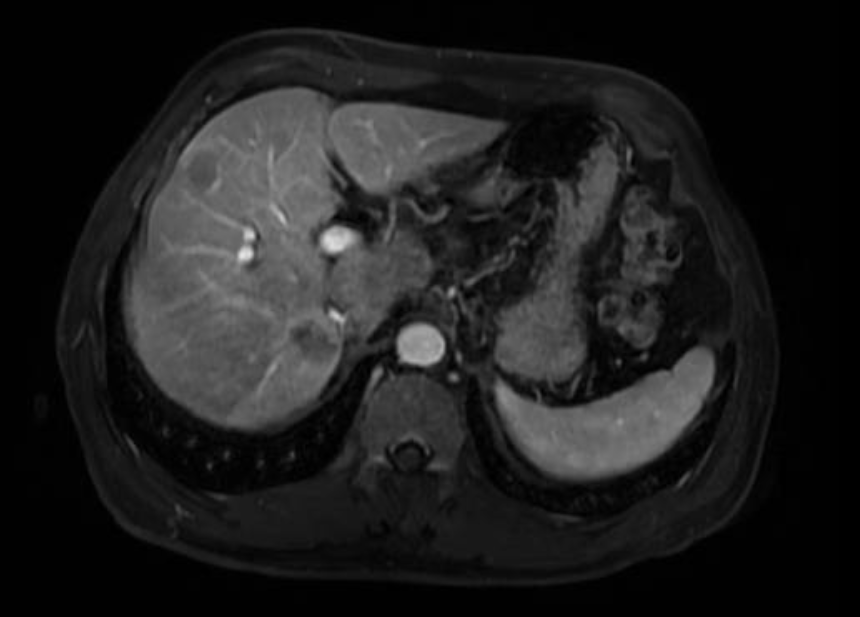
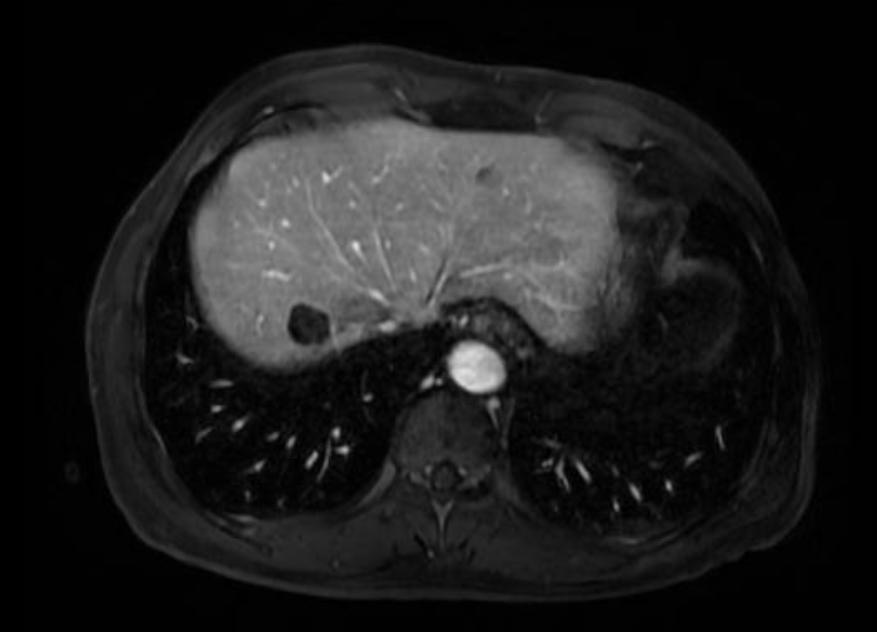
肝内肿瘤多发,右后叶肿瘤为主瘤
患者术前诊断为肝恶性肿瘤(多发)伴腹膜后转移。肝胆外科中心主任谭蔚锋团队仔细阅片,发现主要肿瘤分别位于肝右后叶以及腹膜后,并且腹膜后肿瘤累及下腔静脉及左肾静脉,这两个部位的肿瘤需要手术切除,另肝左内叶及左外叶有数枚肿瘤,直径都<3cm,可以行微波消融。术中需要仔细解剖,需要考虑到下腔静脉及肾静脉受到侵犯,无法剥离的可能,因此术前要做好进行下腔静脉及肾静脉部分切除及重建的准备工作。
患者完善检查后,于2023年6月19日在全麻下行肝右后叶切除术+左肝癌微波消融术+腹膜后转移瘤切除术+下腔静脉前壁及左肾静脉前壁部分切除+修补重建术+胆总管局部切除修补重建+T管支撑术
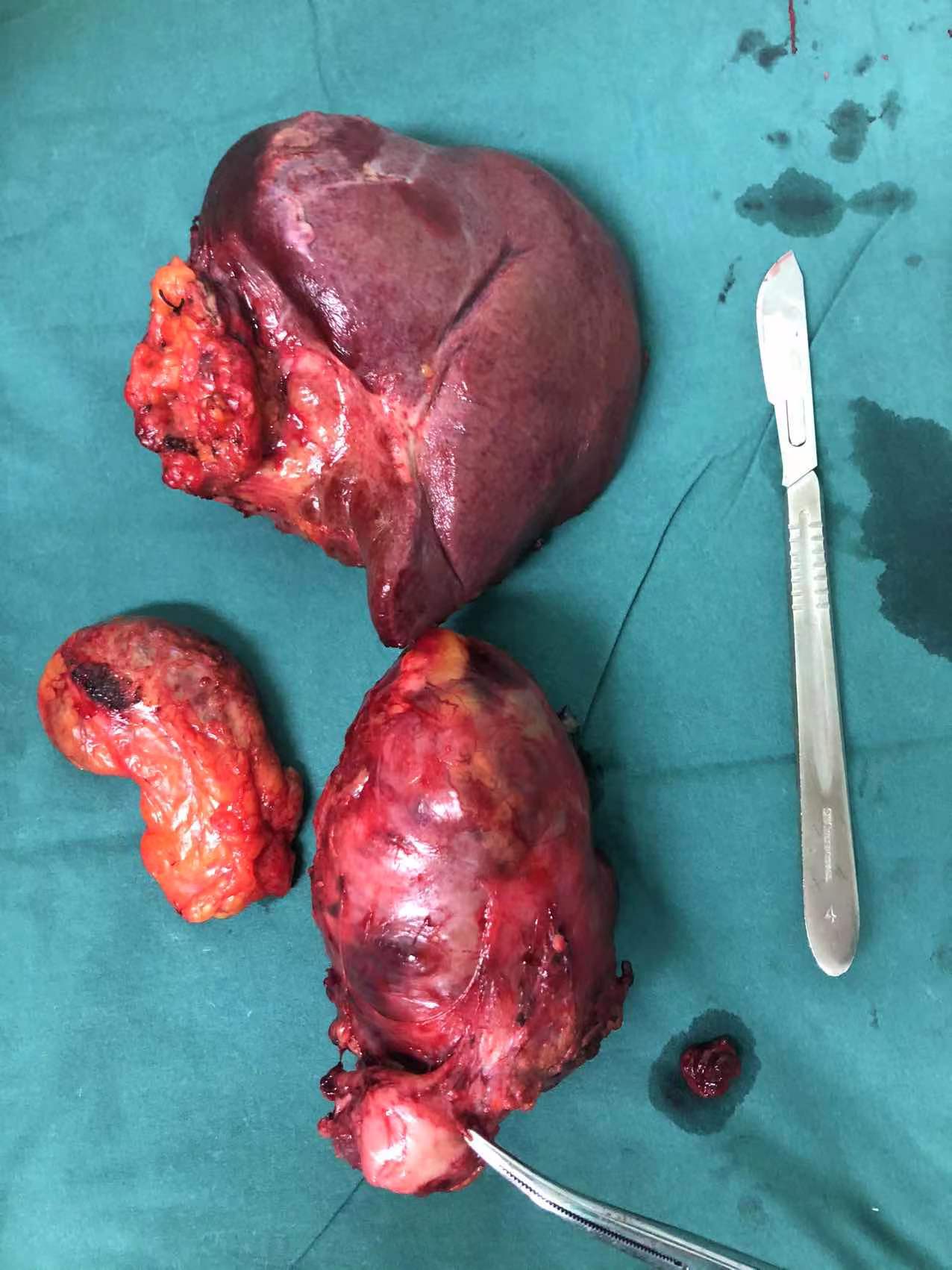
术中见肝脏呈小结节型肝硬化表现。大于3cm的肿瘤病灶二枚,一枚病灶位于肝右后叶,最大径约7cm,质地硬,另一肿瘤位于腹膜后,侵犯下腔静脉及左肾静脉,最大径约10cm,与肝十二指肠韧带有侧支血供形成,累及胆总管侧壁,另左半肝有肝内转移灶两枚(小于3cm),与术前阅片一致。
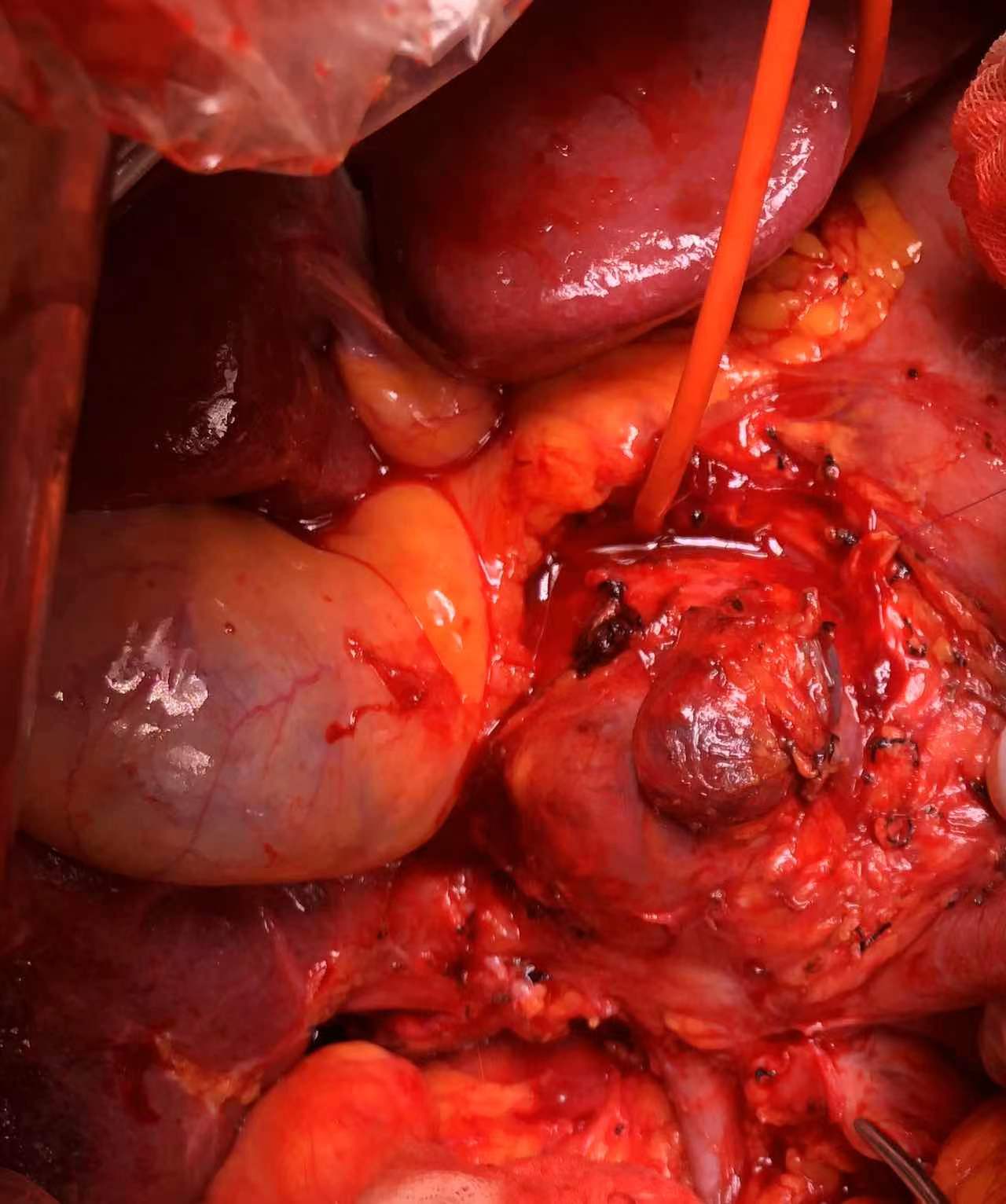
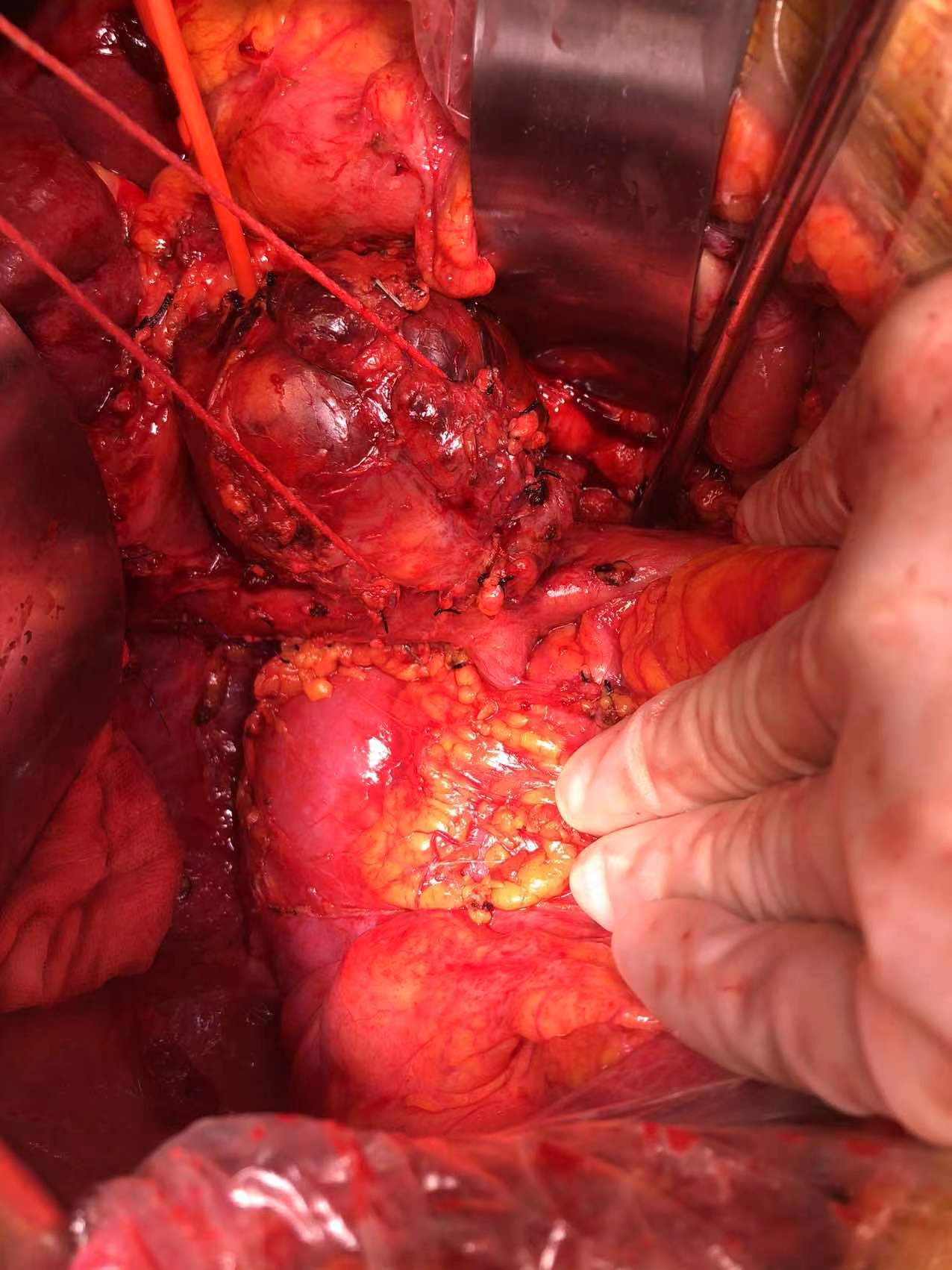
门静脉可与腹膜后肿瘤进行解剖分离,但下腔静脉、肾静脉前壁受肿瘤侵袭,无法进行剥离。因此,切除肝右后叶,显露肝后下腔静脉,于后腹膜转移灶头侧用腔静脉阻断钳双重阻断肝后下腔静脉血流(避免致死性气栓发生),肾静脉阻断钳分别阻断左肾静脉以及右肾静脉,于后腹膜转移灶足侧肾静脉以下水平阻断下腔静脉回流血液。然后,以剪刀沿肿瘤累及的血管表面剪开静脉,直至肿瘤与血管完全分开,腹膜后肿瘤完整切除。切除后见下腔静脉、左肾静脉处缺损,予以连续缝合修补下腔静脉缺损,左肾静脉缺损予以整形修补。
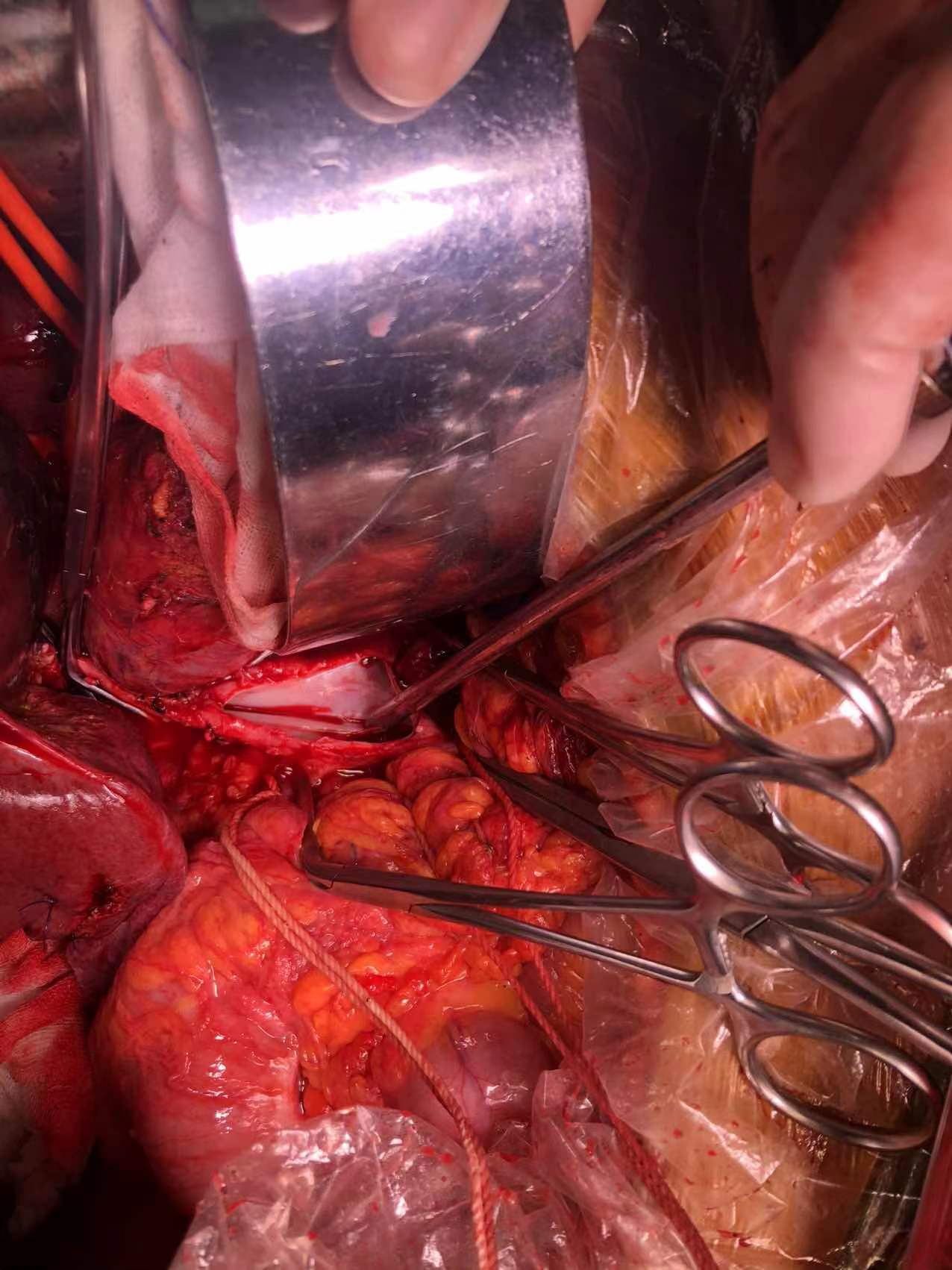
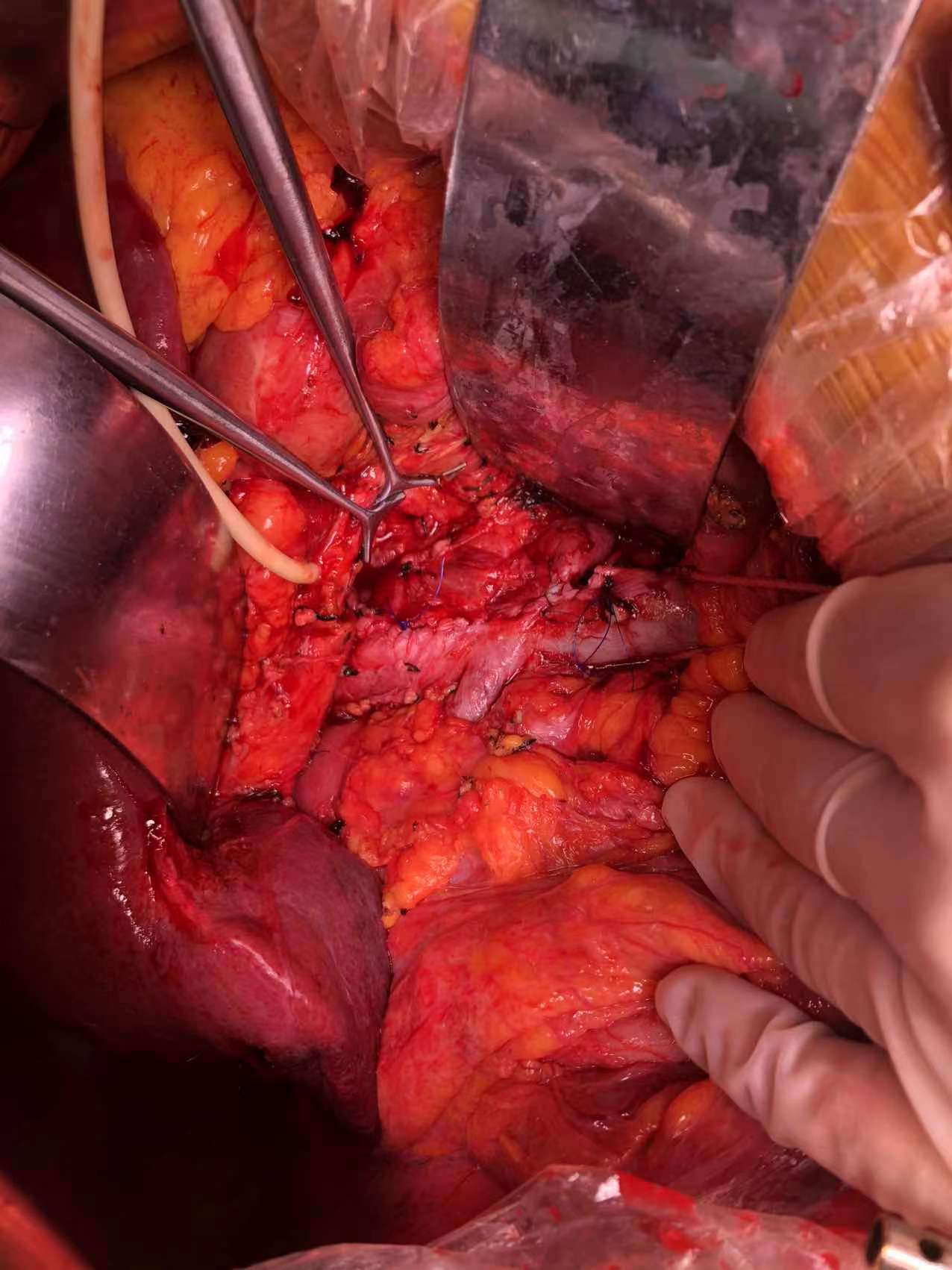
患者ICU住院1天。术后有一过性腹腔培养细菌阳性及D2聚体增高,给与抗感染支持治疗及抗凝治疗后好转,术后9天出院。
术后病理:一、(肝右后叶)肝细胞癌1.组织学分级:中分化2.组织学分型:混合型(粗梁型,团块型)3.肿瘤大小:7.0 cm *4.5cm*4.5cm;4.坏死:查见坏死;5.卫星结节:未见肯定;6.微血管侵犯( MVI ):M1(低危组,≤5个);7.肉眼癌栓:未见肯定肉眼癌栓;8.神经侵犯:查见神经侵犯;9.被膜侵犯:查见被膜侵犯;10.切缘:紧邻切缘<1mm。11.周围组织:查见肾上腺组织,未见癌累及;12.周围肝组织 Scheurer 评分:慢性肝炎分级(G2);肝纤维化分期(S2);二、(后腹膜肿瘤)符合肝细胞癌,中分化,最大径10cm,见肿瘤性坏死,脉管侵犯(+),未见神经侵犯;(下腔静脉旁切缘)未见癌累及;(左肾静脉旁)淋巴结(0/2)未见癌转移。
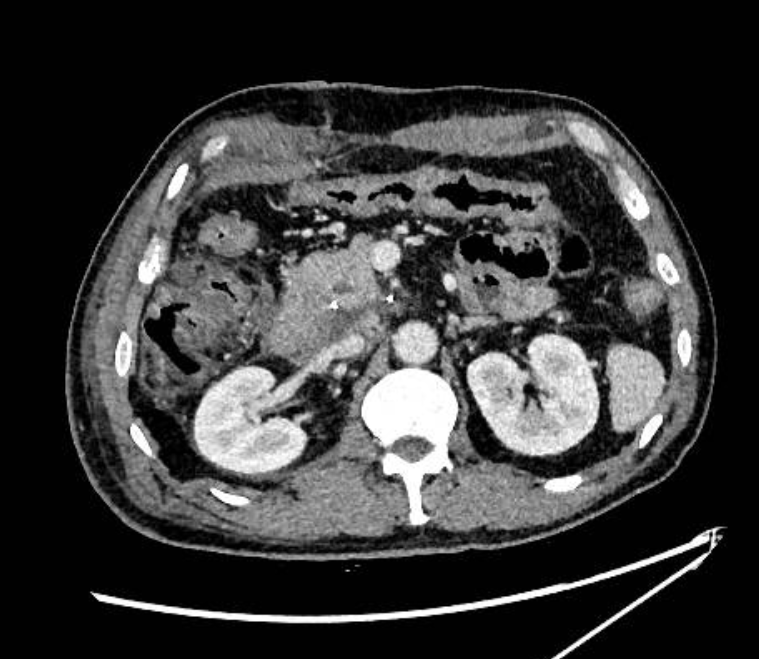
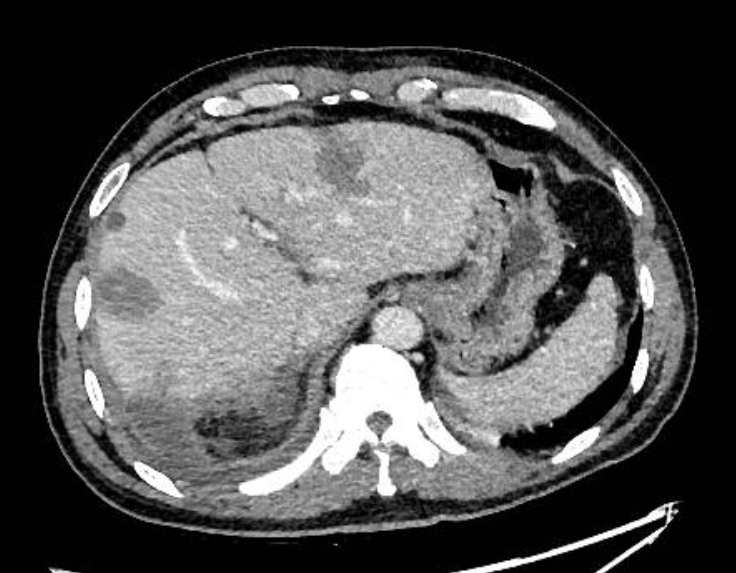
术后1月复查CT提示:肝内及腹膜后已无明显肝癌病灶。
小结:
大部分肝癌患者发现时已处于中晚期,失去手术机会,即使勉强进行手术切除,术后复发风险也非常高。近年来,以抗血管生成靶向药物、免疫检查点抑制剂等药物为主的系统治疗发展迅速,许多中晚期无法手术的肝癌患者经积极治疗后延长了生存期,也为转化治疗提供了可能 。
该病例是转化治疗后进行手术的患者,肿瘤分别位于肝右后叶以及腹膜后,并且腹膜后肿瘤累及下腔静脉、左肾静脉及胆总管侧壁,所以团队分别进行肝段切除及腹膜后肿瘤切除,对于累及的部位进行了切除重建,例如腔静脉前壁及左肾静脉前壁部分切除+修补重建术,对于小于3cm的肿瘤进行了微波消融术。术后1月复查CT提示:肝内及腹膜后无明显肝癌病灶,现正在进行下一步的康复发和抗复发治疗。
