【病案现场】骨折遇上血糖危机:运动医学科与内分泌代谢科的生命接力
2025-02-24
岁末年初,本是辞旧迎新、阖家团圆的甜蜜时刻,但当88岁的孙奶奶因为股骨颈骨折被送来同济大学附属同济医院时,所有人都为她的“甜蜜负担”捏了把汗——20年从未控制的糖尿病让手术风险陡增。这是一场与时间赛跑、为生命护航的救治行动,看运动医学科团队如何与内分泌代谢科“控糖特勤组”紧密协作,打赢这场生命保卫战!
高龄+糖尿病+骨折=致命三联征?
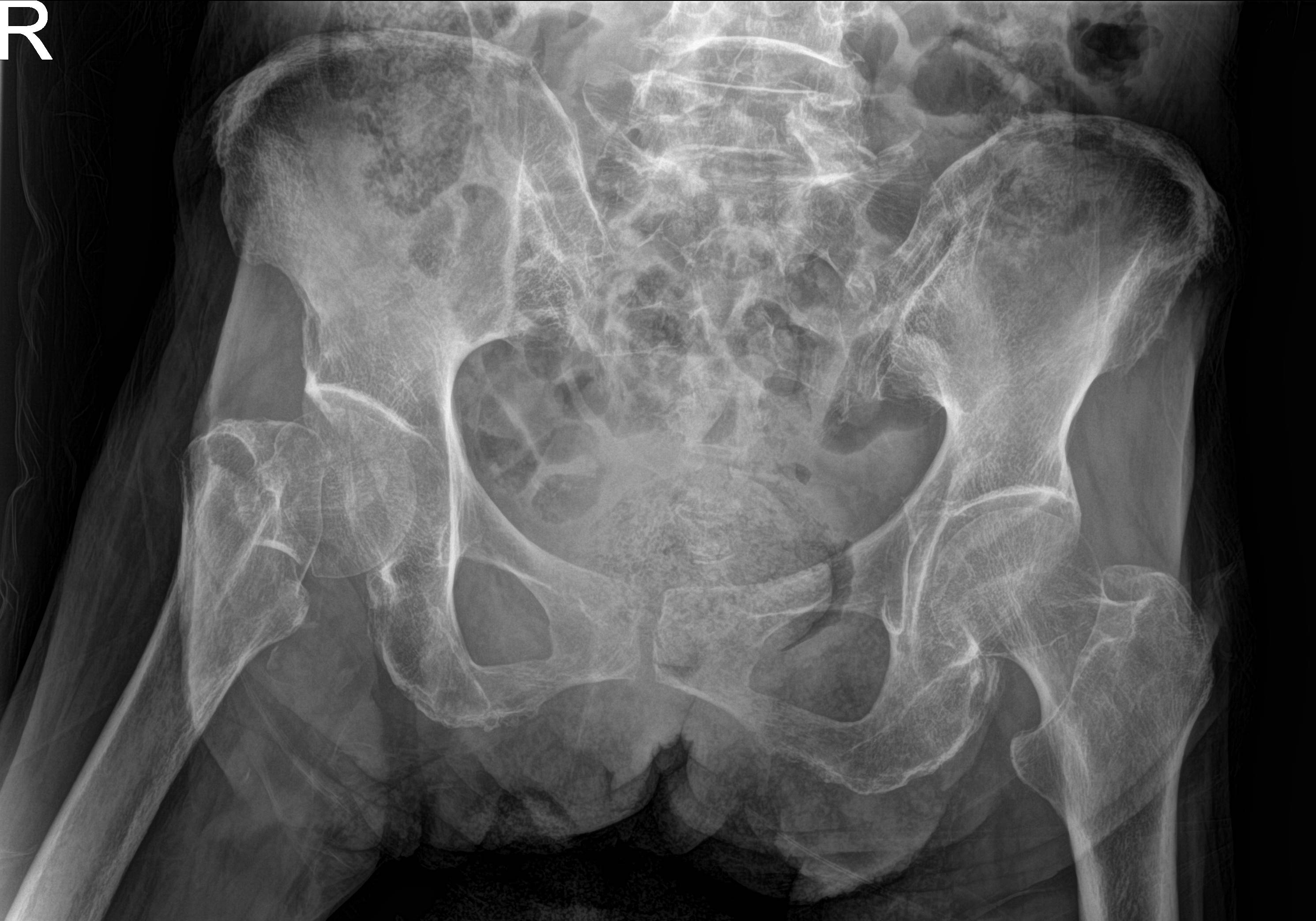
我院运动医学科王家骐医生接诊到孙奶奶后,发现她糖化血红蛋白 (HbA1c)已高至12.9%(正常值4%-6%),骨折造成的应激状态使得她空腹血糖飙升至22mmol/L(正常值3.9-6.1mmol/L)。对高龄患者而言,股骨颈骨折是"人生最后一次骨折"的典型代表,居高不下的血糖更如同一颗定时炸弹:
⚠️ 血糖失控风险:长期高血糖导致血管内皮损伤,术中易诱发酮症酸中毒、麻醉风险加大,术后伤口愈合困难、感染风险激增;
⚠️ 骨愈合困境:骨质疏松+糖代谢紊乱,假体周围骨折风险较常人高出40%;
⚠️ 多脏器危机:长期卧床可能引发坠积性肺炎、深静脉血栓、压疮等并发症;
如此多困难横亘在前,手术似乎被按下了 “暂停键”,王家骐医生作出决断,申请内分泌代谢科介入控制血糖。
72小时血糖攻坚战
面对这个"甜蜜的难题",内分泌代谢科张晓亚医师领衔的血糖管理小组接到会诊后,立即对患者进行全面评估。多年的糖尿病让患者的胰岛功能严重受损,血糖波动极大,且对药物的反应较为复杂。要想为手术创造时机,必须在短时间内将血糖稳定在合理范围,血糖管理小组亮出组合拳:
▶️ 动态监测系统:按时自动记录血糖变化
▶️ 精准胰岛素泵:根据血糖波动及时调整
▶️ 个体化营养方案:降糖同时做好手术储备
短短三天,患者血糖逐渐趋于平稳,成功达到了手术标准。血糖的波动绝不是简单的数字变化,这背后是小组成员的努力和付出,也让手术绿灯就此点亮!
人工股骨头置换的"生死时速"
在患者血糖得到控制后,王家骐医生意识到要抓住这来之不易的手术时机,果断决定为患者实施人工股骨头置换术。手术过程中,团队成员深知时间的宝贵,争分夺秒地进行着每一个步骤。凭借丰富的经验和精湛的技术,迅速取出了骨折后的股骨头,并准确地放置了人工股骨头假体。每一个细节都反复推敲,力求将手术风险降到最低,同时确保假体的位置和角度都达到最佳。手术的顺利进行,不仅为患者的康复奠定了坚实的基础,也展现了外科团队在面对复杂病情时的冷静与果断。
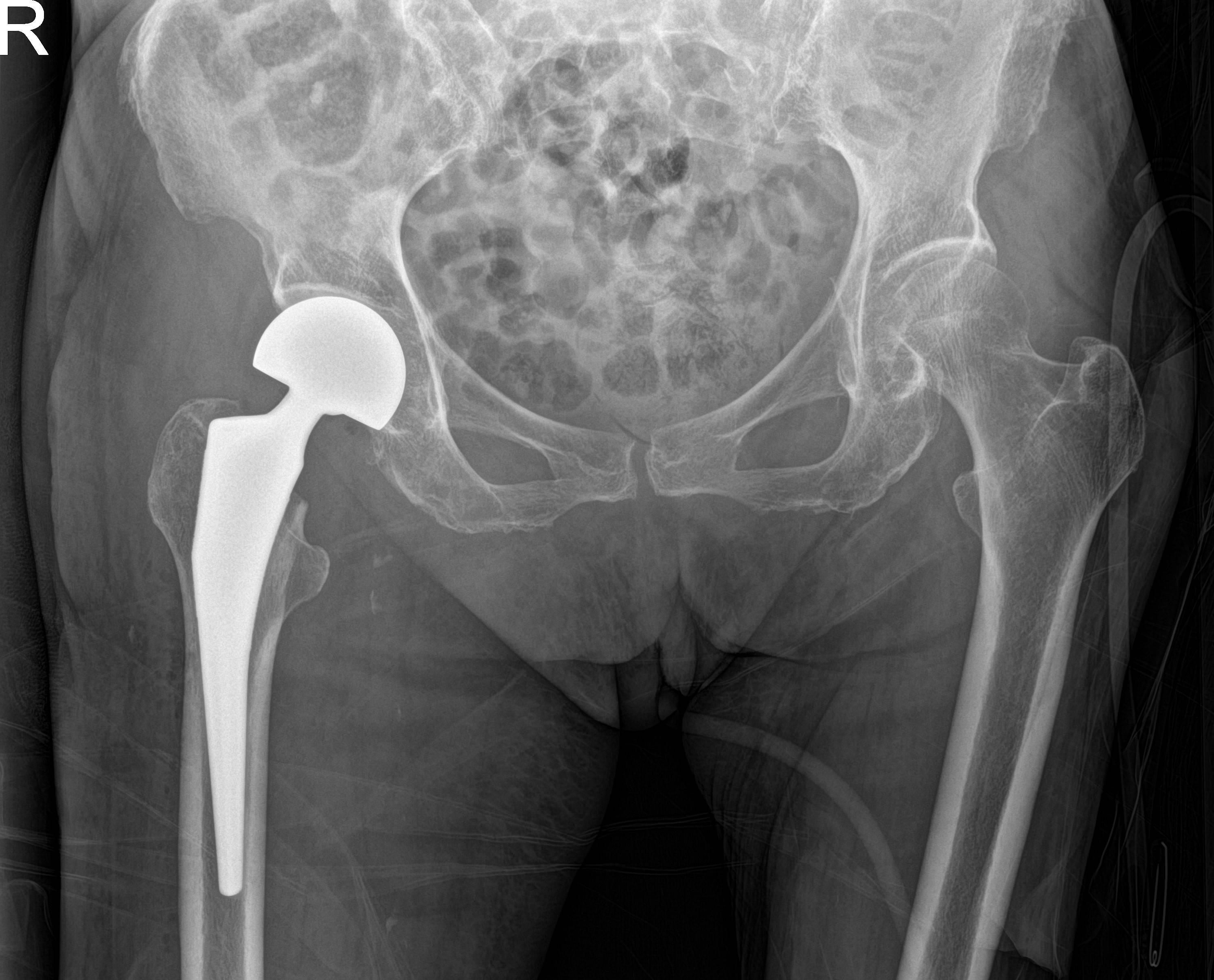
术后管理的"双保险"模式
手术的成功是最关键的一步,但术后的康复训练和血糖管理同样至关重要。此时内分泌代谢科血糖管理小组协同护理继续坚守,根据患者术后身体状态的变化,及时调整血糖管理方案。运动医学科手术医生和护理团队也紧密配合,早期进行功能练习预防血栓形成,指导患者康复促进肌肉能力恢复。多学科的协同配合,给患者上了“双重保险”。患者术后恢复情况远超预期,伤口愈合良好,没有出现感染等并发症,血糖也始终维持在稳定范围。经过一段时间的康复治疗,患者终于顺利出院。
很多糖尿病患者以为控制血糖就够了,却不知道长期高血糖也会蛀空骨头。对这类患者,我们强调“三级防护”:
1️⃣ 骨质防疏松:每年做双能X线骨密度检查,长期补充钙和维生素D或应用抗骨质疏松药物;
2️⃣ 居家防跌倒:居家浴室铺防滑垫、走廊装夜灯,必要时使用步行器或髋部保护护具;
3️⃣ 血糖防失控:遵照内分泌代谢科控糖方案,严格控制血糖,血糖波动会加速骨质流失;
出院不是治疗的终点,我们仍在持续关注孙奶奶的康复进度和血糖管理,这才是守护生命的完整闭环。
